我院多学科联动,成功抢救胎盘早剥危重孕妇


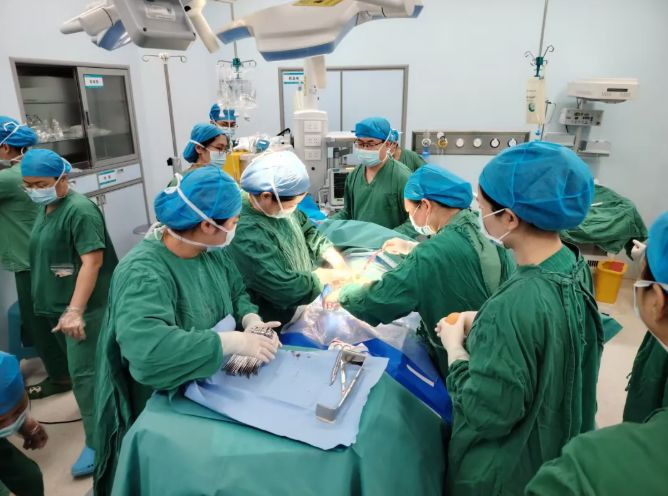
3月31日下午14时52分,孕妇林女士突发持续性腹痛被紧急送至我院产科就诊,接诊后,医护人员立即监测胎心,发现胎心音骤降至60-65次/分,产妇面色苍白、腹痛剧烈,产科主任赖力耘凭借多年的临床经验,做出精准判断:可疑胎盘早剥,必须立即终止妊娠。随后,产科团队马上启动危重孕产妇急救应急预案,同步向院领导汇报,立即牵头统筹,紧急协调麻醉手术科、新生儿科、输血科、超声科等科室组建抢救专班,全程开通急救绿色通道。
胎盘早剥是妊娠20周后或分娩期,正常位置的胎盘在胎儿娩出前部分或全部从子宫壁剥离,属于妊娠晚期最凶险的并发症之一。该病起病急、进展快,若处理不及时,极易引发产妇大出血、急性肾衰竭、羊水栓塞、DIC,甚至导致胎死宫内、产妇死亡,被称为 “产科杀手”。
当天,我院挂职副院长潘春球亲临手术室现场指导抢救。产科团队完善术前检查、交叉配血、建立静脉通路、持续胎心监护;手术室腾出专用急救手术间,做好急诊剖宫产准备;麻醉团队5分钟内抵达现场,快速评估麻醉风险;新生儿科团队全程待命,随时准备抢救重度窒息早产儿;输血科紧急调配悬浮红细胞、血浆、冷沉淀,保障血液制品优先供应,为抢救筑牢生命后盾。参与抢救人员分工明确、高效协作、有条不紊。
在告知患者家属病情凶险程度并获得救治同意后,林女士经绿色通道直接转入手术室,以最短时间实施急诊剖宫产手术。然而,术中情况比预想更为严峻:打开腹腔后,大量暗红色血性液体涌出,子宫表面呈紫蓝色卒中,胎盘剥离面积超过 2/3,子宫内积血达 550 毫升,确诊为子宫胎盘卒中,母婴生命危在旦夕。麻醉手术科简振柱医生快速精准完成麻醉,手术室护士、助产士紧密配合,仅用1分钟便将胎儿成功娩出。因宫内缺氧严重,新生儿出生后重度窒息,专家团队立即展开窒息复苏抢救,清理呼吸道、胸外按压、正压通气等 一系列规范操作后,新生儿生命体征初步稳定,转入重症新生儿科进一步治疗。
胎儿娩出,但产妇的危机并未解除。因胎盘剥离面积过大,子宫收缩乏力,产妇出现汹涌产后出血,若止血不及时,随时可能面临切除子宫、失血性休克的风险。手术团队临危不乱,立即采取B-lynch子宫背带式缝合术,配合双侧子宫动脉上行支结扎,同时大量输血输液、纠正凝血功能。经过 2 小时的奋力抢救,产妇出血终于得到有效控制,成功保留子宫,生命体征逐渐平稳,这场与死神的较量最终以胜利告终。目前,产妇生命体征平稳,后续恢复良好;新生儿在重症新生儿科接受专业监护治疗。
本次紧急抢救,是我院作为危重孕产妇救治中心综合实力的集中体现,更是医院多学科协作(MDT)机制高效运转的生动实践。从快速诊断、紧急决策,到绿色通道转运、极速手术、精准止血,全程贯穿一个 “快” 字,每一个环节都彰显着医护人员的专业素养与责任担当。
在此,我院产科专家提醒广大孕妈妈:胎盘早剥可防可治,关键在于早发现、早就医。孕期若出现持续性腹痛、腰酸、阴道暗红色出血、胎动异常减少等症状,切勿在家观察等待,一定要第一时间前往正规医院就诊,抓住黄金救治时间,守护自身与宝宝的生命安全。
(图/文 李雅飞)


用户登录
还没有账号?
立即注册